de laparoscopische 'maagring’ - Chirurgen Sint-truiden - Chirurgen in het Sint-Trudo Ziekenhuis te Sint Truiden
Hoofdmenu:
- Algemene informatie
-
Chirurgen
- Chirurgen
- Assistenten
- Secretaresse
- Contact
-
Online brochures
- aambeien
- anaal abces
- anale fistel
- anale kloof
- anesthesie
- appendicitis
- dikdarm
- exploratieve laparoscopie
- Galblaas
- Gynaecomastie
- hidradenitis
- Informed consent
- Ingegroeide nagel
- kanker
- kwaadaardige huidafwijkingen
- laparoscopisch colon
- de laparoscopische 'maagring’
- laparoscopische nissen fundoplicatie
- laparoscopische short gastric bypass
- laparoscopische ( Vertical ) sleeve gastrectomy
- liesbreuk of dijbreuk
- liesbreuk bij kind
- littekenbreuk
- navelbreuk
- PAC (port-a-cath) – poortcatheter voor iv toediening
- postoperatief
- rectum
- radiofrequente ablatie( RFA ) van levertumoren
- sacrococcygeale cyste
- stoma
- transanale endoscopische microchirurgie (TEM)
- Organisatie
- Raadplegingen
- Soorten heelkunde
- Patiëntenhoekje
de laparoscopische 'maagring’ - Chirurgen Sint-truiden
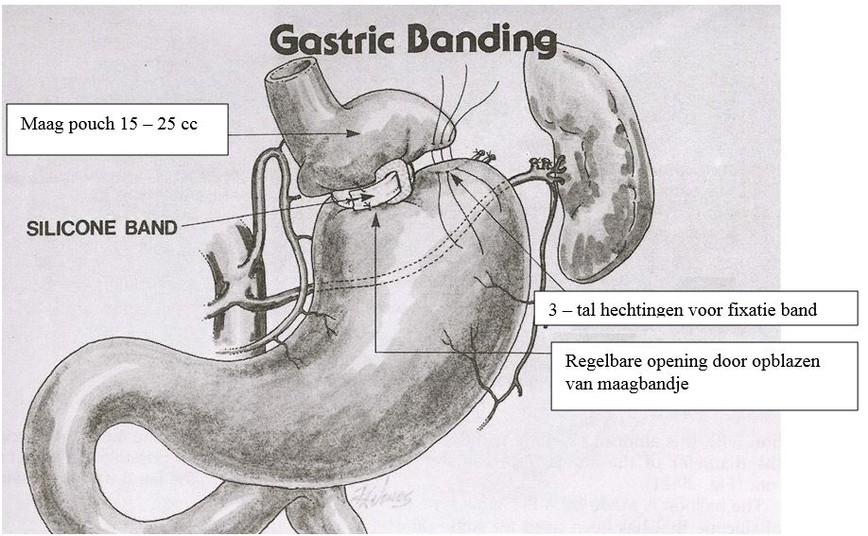
Bij deze operatie wordt er gebruik gemaakt van een siliconenband.
Deze band wordt bovenaan om de maag geplaatst en gesloten via een ‘gesp-
Zo wordt de maag in twee delen verdeeld in de vorm van een zandloper.
Ter hoogte van de binnenzijde van de band bevindt zich een opblaasbare ballon.
De band staat via een slangetje in verbinding met een klein reservoir dat zich bevindt in de buikwand.
De ballon is opblaasbaar via het inspuiten van vloeistof in het reservoir, waardoor de doorgang van de maagstoma vernauwd wordt.
De bedoeling hiervan is het tempo van gewichtsverlies aan te passen aan uw wensen.
De band zorgt voor een klein functioneel maagzakje, maar ook voor een vertraagde doorgang van voedsel naar de rest van de maag waardoor een snel verzadigingsgevoel ontstaat en het hongergevoel verdwijnt.
U zal enerzijds minder kunnen eten, en anderzijds uw eet-
Omdat de maag op zich niet werd veranderd (alleen de toegang werd bemoeilijkt), is het altijd mogelijk om de maagband opnieuw te verwijderen.
Algemene inlichtingen die gelden voor alle laparoscopische ingrepen.
In normale toestand is de buikinhoud in nauw contact met de buikwand.
Om een ruimte te krijgen die het mogelijk maakt de videocamera naar binnen te brengen, moet er dus eerst een soort ‘luchtbel’ worden aangelegd om in te werken, en dit gebeurt door de buik op te blazen.
Daarom begint de operatie met het inspuiten in de buik van koolzuurgas.
Deze werkruimte (de ‘luchtbel’) kan worden verwezenlijkt met behulp van een beschermde naald die wordt ingebracht doorheen de buikwand.
Wanneer de werkruimte is aangelegd, gebruikt de chirurg ‘trocars’, d.w.z. holle kokertjes voorzien van kleppen, die het mogelijk maken het gas te behouden in de buik.
Via deze trocars worden de videocamera en de chirurgische instrumenten binnengebracht.
Deze kokers worden aangebracht door kleine insnijdingen in de huid op de buikwand.
Vervolgens gebeurt de operatie ‘met gesloten buik’ want uw chirurg hanteert de instrumenten langs de buitenzijde van uw buik, en volgt de operatie in de binnenzijde van de buik op een televisiescherm.
Bij het ontwaken kan u pijn voelen aan de schouders. Deze pijn wordt veroorzaakt door het feit dat de buik werd opgeblazen met koolzuurgas om de werkruimte aan te leggen, en dit koolzuurgas kan bij het einde van de operatie nooit volledig worden verwijderd. Dit overblijvende gas zal echter snel en zonder gevaar voor uw organisme worden geabsorbeerd.
De pijn is tijdelijk en verdwijnt snel, binnen enkele dagen na de operatie.
De chirurgische instrumenten die worden gebruikt zijn uiteraard niet dezelfde als de instrumenten die worden gebruikt bij de klassieke chirurgie, d.w.z. met ‘open buik’.
Sommige instrumenten zijn technologisch zo complex dat zij slechts kunnen worden gebruikt bij één enkele patiënt.
Deze instrumenten zijn ‘wegwerpbaar’, d.w.z. dat men ze weggooit na de operatie.
Wij vestigen uw aandacht op het feit dat het materiaal met éénmalig gebruik niet altijd wordt terugbetaald door het RIZIV.
Deze meerkost kan voor sommige operaties worden toegevoegd aan de faktuur van de patiënt.
U moet dan ook voor de operatie aan uw chirurg de nodige inlichtingen inwinnen over de eventuele financiële kost te uwen laste.
Algemene richtlijnen.
Voor de operatie
De avond voor de operatie moet u nuchter blijven vanaf middernacht.
Indien u dagelijks geneesmiddelen inneemt, moet u dit melden aan uw chirurg of aan iemand van zijn werkgroep.
Men kan vragen dat u bepaalde geneesmiddelen de ochtend van de operatie inneemt met een slok water.
Indien u aspirine neemt, geneesmiddelen die de bloedstolling vertragen of anti-
Vaak is pre-
Voor de ingreep zal iemand van de medische ploeg een fijne naald of een catheter aanbrengen in uw aders om de geneesmiddelen die noodzakelijk zijn gedurende de operatie te kunnen toedienen.
U zal zich gedurende de operatie, die gemiddeld 90 minuten kan duren, onder algemene verdoving bevinden.
De duur van de hospitalisatie is variabel en hangt af van de beslissing van uw chirurg. Gemiddeld is dit 3 dagen (2 nachten).
Na de operatie
Het is mogelijk dat u gedurende 1 dag een sonde zal hebben in de maag om braken te voorkomen.
Dag 1 postoperatief wordt een radiografie gemaakt met contrast om de doorgankelijkheid van de band te testen en lekkage op te sporen.
Is deze foto goed, kan opgestart worden met vloeibare voeding.
Dag 2 postoperatief wordt dan gestart met licht verteerbare voeding.
U moet proberen zo snel mogelijk normaal te eten: drie kleinere maaltijden, laag aan calorieën, evenwichtig van samenstelling.
U dient traag te eten en goed te kauwen. Drinken strikt scheiden van eten.
Tussendoor geldt een absoluut snoepverbod en verbod op calorierijke dranken.
In het begin moet u voorzichtig zijn met gashoudende dranken, zeker als u moeite heeft met het opboeren van lucht.
U stopt met eten indien u voldaan bent !
Bij deze operatie kunnen zich bepaalde verwikkelingen voordoen, zoals bij elke chirurgische ingreep.
Sommige verwikkelingen kunnen zich voordoen TIJDENS de operatie; de meest frequente zijn, bij wijze van voorbeeld :
-
-
-
-
Deze lijst is niet volledig.
Andere verwikkelingen kunnen zich voordoen NA de operatie :
-
-
-
-
Wanneer een verwikkeling wordt vastgesteld TIJDENS de operatie, kan zij worden behandeld ofwel d.m.v. laparoscopie, ofwel d.m.v. een open chirurgie.
De faktoren die de mogelijkheid vergroten om van operatie met gesloten buik over te gaan naar de techniek van open buik zijn bij voorbeeld :
-
-
-
Deze lijst is niet volledig.
Deze noodzaak om over te schakelen is zeldzaam, maar u moet zich ervan bewust zijn dat dit mogelijk is en hierover spreken met uw chirurg.
In een bepaald aantal gevallen is de methode van de laparoscopie niet mogelijk o.w.v. de onmogelijkheid om de organen goed in zicht te brengen of te manipuleren.
Na de operatie
U kan moeilijkheden ondervinden om voedsel door te slikken. Wij noemen die dysfagie (slikstoornis).
Dit komt vaak voor en verbetert na enkele weken. Uw chirurg zal u raad geven in verband met uw dieet na de ingreep.
Na het vertrek uit het ziekenhuis.
De patiënt dient zich op regelmatige basis opnieuw aan te bieden voor post-
De patiënten worden aangemoedigd om een lichte activiteit te hernemen, zodra zij het ziekenhuis hebben verlaten.
De post-
Meestal zijn na de operatie geen specifieke geneesmiddelen nodig.
U moet proberen zo snel mogelijk over te schakelen op drie calorie-
Uw chirurg zal u zeggen wanneer u uw dagdagelijkse activiteiten mag hernemen, en welke activiteiten u moet vermijden.
Wanneer moet u uw chirurg contacteren ?
Naast de postoperatieve controle waarop u wordt uitgenodigd, moet u absoluut uw geneesheer contacteren wanneer u bij voorbeeld het volgende vaststelt :
-
-
-
-
-
-
-
Wat mag men verwachten van de laparoscopische gastroplastie ingreep.
Studies hebben aangetoond dat de meerderheid van de patiënten gemiddeld 60% verliezen van hun overgewicht.
Het is echter zeer belangrijk voor het succes van de ingreep dat de patiënt zelf actief meewerkt aan de gewichtsvermindering na de ingreep.
Het is belangrijk dat u begrijpt dat de heelkundige ingreep op zichzelf het probleem van uw overgewicht niet oplost.
Een gewichtsdaling wordt enkel bekomen door een beperking van de voedselinname.
Het bandje kan evenwel verschalkt worden door vloeibare voedingsmiddelen in te nemen die probleemloos zelfs een nauwe doorgang kunnen passeren, zoals suikerrijke frisdranken, zoetigheden, etc.
Mogelijke complicaties van de maagband.
Obstructie van het maagdoorgang.(2%-
Het gevolg is een volledige blokkering van de doorgang met braken tot gevolg.
In dat geval moet het maagbandje volledig leeggepuncteerd worden via het reservoir door uw chirurg.
Infectie en migratie.(0,5%-
Er kan een ontsteking ontstaan ter hoogte van het maagbandje. In sommige gevallen heeft dit tot gevolg dat de band zich in de maag gaat verplaatsen.
Dit wordt ‘migratie’ genoemd. In dit geval moet de band verwijderd worden.
De oorzaak hiervan is vaak een overvulling van de maagband met overdruk op de maagwand tot gevolg.
Ook kan migratie het gevolg zijn van een infectie van het vulreservoir.
Daarom is het van het grootste belang dat de huid boven het reservoir steeds grondig ontsmet wordt alvorens vloeistof wordt ingespoten of eruit wordt gehaald.
Lekkage.(1%-
Lekkage van de maagband of van het verbindingsslangetje tussen de maagband en het reservoir of van het reservoir zelf, kan een nieuwe operatie tot gevolg hebben.
Het opblaasbaar gedeelte van de maagband is vervaardigd uit broos materiaal en lekkage kan optreden kort na de operatie of vele jaren later.
‘Slippen’ van de band en vergroting van de nieuwe maag (= pouchdilatatie).(2%-
De oorzaak hiervan is meestal door ‘over-
In dit geval moet de band via een heroperatie opnieuw op de juiste plaats worden gepositioneerd.
Dit kan laparoscopisch of open uitgevoerd worden. Eventueel dient een nieuwe maagband geplaatst te worden.
Overige complicaties.
Er kunnen ook andere, zeldzame en onvoorziene complicaties optreden.
Er is geen garantie dat de maagband gedurende de rest van uw leven ‘probleemloos’ zal functioneren.
Zoals bij elke heelkundige ingreep onder algemene verdoving bestaat er natuurlijk ook een anaesthesie-
Algemene adviezen en mogelijke bijverschijnselen.
Overgeven
Soms moeten patiënten overgeven of ervaren zij pijn bij het eten. Dit kan het gevolg zijn van een verkeerd eetgedrag, maar het kan ook optreden wanneer de maagband te strak komt te zitten rond de maag door de hoeveelheid ingespoten vloeistof.
Door langzaam en rustig te eten en goed te kauwen en op tijd te stoppen met eten kan men deze symptomen voorkomen.
Zo u regelmatig moet overgeven, is dit een waarschuwing. In dit geval kan het nodig zijn de hoeveelheid vloeistof in de maagband aan te passen.
Vitamines
Het is aangewezen om, tijdens een periode van snel gewichtsverlies, een vloeibaar multi-
Zwangerschap
De periode tussen de operatie en de stabilisatie van uw gewicht, is een periode van uithongering.
Het is niet verstandig om gedurende deze periode zwanger te raken, ondanks het feit dat de foetus met betrekking tot voedsel voorrang heeft op de moeder.
Raakt u toch zwanger, dan is het raadzaam om alle vloeistof uit het maagbandje te laten verwijderen door uw chirurg.
Medicijnen
Tabletten dienen in kleinere stukjes of gemalen te worden ingenomen.
Verstopping
Veel patiënten hebben na de operatie een gevoel van constipatie. Dit wordt vooral veroorzaakt door het feit dat verminderde voedselinname minder ontlasting tot gevolg heeft en daardoor minder darmbewegingen.
Ook is het belangrijk om voldoende te drinken tussen de maaltijden door.
Mochten laxeermiddelen nodig blijken, dan is het raadzaam om vloeibare geneesmiddelen te gebruiken – zoals lactulose-
Controles door uw chirurg
Na de operatie moet u regelmatig op controle gaan bij uw chirurg. In het begin om de maand, daarna minder vaak.
Het bandje wordt de eerste keer ingespoten 4 tot 6 weken na de heelkundige ingreep en daarna om de maand op basis van uw gewichtsverlies en uw mate van tevredenheid.
Is uw gewicht eenmaal gestabiliseerd, dan volstaat één controle per jaar. Uw chirurg zal het aantal controles met u bespreken.
Lichaamsbeweging
Het is belangrijk dat u niet alleen uw eetgewoonten, maar ook uw mate van lichaamsbeweging verandert.
Over het algemeen wordt met langzame oefeningen begonnen. Naarmate het gewicht afneemt, wordt lichaamsbeweging gemakkelijker.
Slotbemerking.
Uw chirurg zal al uw vragen beantwoorden in verband met de voor-
Dit document is bestemd om de patiënt in de mate van het mogelijke in te lichten. Het kan echter niet alle aspecten van de bedoelde chirurgie bespreken.
U zal worden uitgenodigd om een document te ondertekenen waarin u erkent uw instemming te geven na voldoende te zijn ingelicht (‘informed consent’)